L’obesità è una malattia cronica. Fatevene una ragione.


In sintesi, il nostro cervello riceve continuamente una moltitudine di segnali ormonali provenienti da diverse parti del corpo, che servono a bilanciare fame, sazietà e consumo di energia. In teoria, quindi, tutto è perfettamente sincronizzato.
Allora perché tendiamo ad ingrassare?
Prima brutta notizia: la regolazione del peso corporeo si è evoluta per permettere all’uomo di sopravvivere in un contesto preistorico, caratterizzato da periodi di abbondanza alternati a periodi di carestia. In queste condizioni, chi era in grado di accumulare più riserve energetiche aveva maggiori possibilità di sopravvivere. Ci siamo dunque evoluti per ingrassare, non per dimagrire.
Oltre all’evoluzione, remano contro di noi molti altri fattori, che possiamo dividere in due grandi categorie: cause modificabili e cause su cui non è possibile intervenire.
In quest’ultima categoria troviamo sicuramente la genetica e, in particolare, tutti quei geni coinvolti nei meccanismi di regolazione del peso corporeo. Anche una mutazione che interessi una molecola cruciale del circuito può avere gravi conseguenze. Fortunatamente, l’obesità causata da mutazioni geniche è piuttosto rara.
Tra i fattori modificabili, invece, troviamo quelli responsabili del maggior numero di casi di obesità: consumo eccessivo di alimenti particolarmente calorici, vita sedentaria, scarso riposo notturno, uso di alcuni farmaci, estrazione sociale, stress, ambiente intrauterino, microbiota intestinale e consumo eccessivo di cibo industriale. Esaminiamone alcuni.
Il dogma centrale nello studio dell’obesità è il bilancio calorico: se si assumono più calorie di quante se ne spendono, si tende ad accumulare grasso. Semplice.
Ma perché i casi di obesità sono in continua crescita dagli anni ’70 a oggi? Improvvisamente milioni di persone hanno simultaneamente sviluppato un disordine alimentare?
L’industrializzazione non ha solo cambiato il concetto stesso di cibo, ma ha anche ridotto drasticamente il lavoro manuale e, di conseguenza, l’attività fisica quotidiana. I nostri avi trascorrevano le giornate nei campi, lavorando duramente, e al loro ritorno a casa non li aspettava certo una pizza a domicilio, ma piuttosto zuppe di verdure, legumi e pane con olio extravergine d’oliva. La carne era un lusso raro ovunque, mentre nelle zone costiere si poteva contare sulla pesca. L’industria ha rivoluzionato il cibo sia in termini di qualità che di quantità. Oggi troviamo alimenti ultraprocessati come nuggets di pollo (prodotti da polli che non hanno mai visto un filo d’erba), salse di ogni genere, snack alla frutta ricchi di zuccheri e tanti altri cibi che vendono solo l’idea del salutare. Il meccanismo alla base dell’effetto “droga” dei cibi processati e del loro legame con l’obesità non è ancora del tutto chiaro. In generale, si pensa che la loro elevata palatabilità, dovuta a quantità spropositate di zuccheri, grassi e sale, possa innescare una sorta di assuefazione. Si ipotizza che, nel tempo, l’assunzione cronica di questi cibi possa ridurre la sensibilità ai loro effetti, portando ad un consumo sempre maggiore per ottenere la stessa soddisfazione iniziale. E a livello fisiologico, cosa succede?
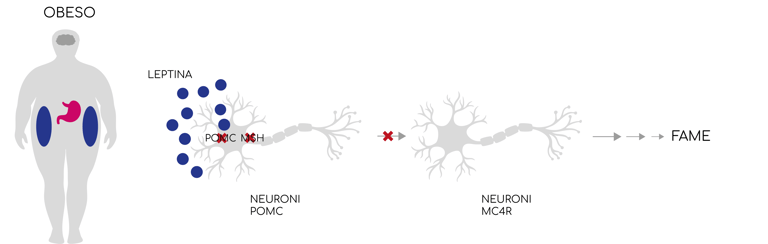
La nostra amica leptina cerca di fare il suo lavoro, ma, nonostante raggiunga livelli altissimi (proporzionali alla quantità di grasso accumulato), il cervello diventa insensibile (resistente) al suo segnale. Di conseguenza, il senso di sazietà viene meno e smettere di mangiare diventa quasi impossibile.
La carenza di sonno riduce sia la sensibilità all’insulina (che stimola la degradazione degli zuccheri) sia i livelli di leptina e, allo stesso tempo, aumenta la produzione di cortisolo (l’ormone dello stress) e di grelina, con un effetto complessivo che favorisce la fame.
Qualcuno potrebbe chiedersi cosa c’entri l’estrazione sociale con il rischio di obesità. Ebbene, avete dato un’occhiata ai prezzi di frutta e verdura negli ultimi anni? Quanto costa invece il cibo spazzatura? Beh sì, è aumentato anche quello, ma in linea generale costa relativamente poco ed è pronto da consumare.
L’obesità è influenzata anche dall’ambiente prenatale. È stato dimostrato, infatti, che sia un aumento eccessivo di peso in gravidanza che il diabete gestazionale predispongono il nascituro all’obesità.
Il microbiota intestinale è rappresentato dalla comunità di batteri residenti nell’intestino. Questi producono varie sostanze che interagiscono con il nostro sistema immunitario e influenzano i meccanismi di spesa e immagazzinamento energetico dell’organismo. Un altro aspetto importante è la sua diversificazione: In linea generale possiamo dire che più il microbiota intestinale è diversificato in termini di tipologie di batteri e minore sarà il rischio di obesità. Il microbiota è influenzato oltre che dalle nostre scelte alimentari, con un effetto benefico che deriva dal consumo di alimenti vegetali, anche da altri fattori quali ad esempio se si nasce tramite parto vaginale o cesareo, se si viene allattati, se si è fatto uso di antibiotici nella prima infanzia ecc.
Come abbiamo visto, l’obesità può essere il risultato di molteplici fattori. Pensate ancora che sia solo una questione di scelte? E, se sì, siamo davvero noi a scegliere?
BIBLIOGRAFIA E APPROFONDIMENTI:
- Juul, F., Martinez-Steele, E., Parekh, N. et al. The role of ultra-processed food in obesity. Nat Rev Endocrinol (2025). https://doi.org/10.1038/s41574-025-01143-7
- Shim J. Ultra-Processed Food Consumption and Obesity: A Narrative Review of Their Association and Potential Mechanisms. JOMES 2025;34:27-40. https://doi.org/10.7570/jomes24045
- Masood B, Moorthy M. Causes of obesity: a review. Clin Med (Lond). 2023 Jul;23(4):284-291. doi: 10.7861/clinmed.2023-0168. PMID: 37524429; PMCID: PMC10541056.
RISORSE
https://data.worldobesity.org/rankings/?age=a&sex=m ranking Paesi obesità
https://www.who.int/news-room/fact-sheets/detail/obesity-and-overweight WHO incidence of obesity
COVER IMAGE: Ballerina alla sbarra, Botero
L’obesità è definita come un accumulo eccessivo di massa grassa rispetto alla massa magra, sia in termini di quantità assoluta che di distribuzione in specifiche aree del corpo. Per valutare se un individuo è sovrappeso o obeso, si possono utilizzare l'indice di massa corporea (IMC), che si basa su peso e altezza, e la circonferenza addominale, che riflette il livello di accumulo dell’adipe viscerale, il più pericoloso per la salute.
La crescente diffusione dell'obesità rappresenta una delle più grandi sfide per la salute pubblica a livello globale, con implicazioni significative per alcune malattie croniche, come il diabete, le malattie cardiache e alcune forme di cancro. L’OMS ha stimato che, nel 2022, le persone in sovrappeso erano già 2,5 miliardi, di cui ben 890 milioni affetti da obesità. E no, non sta andando meglio. I dati mostrano purtroppo un trend in continuo aumento.
L’obesità è ormai da tempo riconosciuta come una malattia cronica multifattoriale. Qualcosa che va ben al di là del "Che ci vuole a seguire un po’ di dieta? Sei solo pigro!".
Ѐ notizia di pochi giorni fa l'approvazione in via definitiva del Senato della legge che riconosce l'obesità come condizione clinica cronica e recidivante, meritevole dunque di prevenzione, diagnosi e percorsi di cura nei LEA. Questa nuova legge riconosce quindi finalmente l'obesità non più come un problema sociale, ma medico a tutti gli effetti.
Sebbene l’eccesso calorico rappresenti infatti la causa principale dell’aumento di peso, oggi sappiamo che questo è influenzato da una combinazione di fattori biologici, psicologici e sociali, piuttosto che solo dalle scelte personali. Ma andiamo con ordine.
Come funziona il circuito fame-sazietà?
In condizioni normali, quando aumenta il dispendio di calorie, aumenta anche l’appetito, e viceversa. Il peso corporeo viene quindi mantenuto entro determinati limiti con oscillazioni modeste nel corso degli anni. Questo delicato equilibrio è regolato da una sorta di “lipòstato”, un sistema interno che monitora le riserve energetiche presenti nel tessuto adiposo e bilancia proporzionalmente l’assunzione di cibo e il dispendio energetico.
Uno dei sistemi che mantengono questo equilibrio è quello leptina-melanocortina. Anche se è solo uno dei tanti processi coinvolti, ci aiuta a comprendere quanto sia complessa questa regolazione.
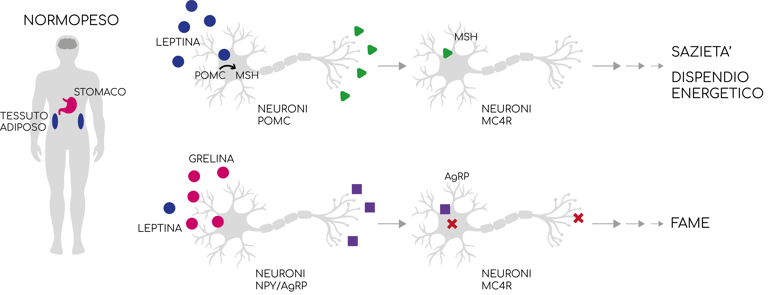
La leptina è un ormone prodotto dalle cellule adipose, il cui compito è segnalare al cervello quanta energia abbiamo immagazzinato. Quando i livelli di leptina sono alti, il cervello riceve il messaggio che le riserve sono sufficienti e, di conseguenza, riduce la sensazione di fame, stimolando al tempo stesso il consumo di energia.
Nel cervello ci sono gruppi di neuroni che reagiscono a questi segnali. Alcuni neuroni (chiamati POMC - pro-opiomelanocortina) favoriscono il senso di sazietà, mentre altri (NPY – neuropeptide Y e AgRP – proteina correlata all’agouti) stimolano l’appetito. Quando la leptina è alta, attiva i neuroni POMC dove aumenta la concentrazione dell’ormone melanocitostimolante α(α-MSH), prodotto proprio a partire da POMC, che, legandosi a neuroni MC4R riduce il desiderio di mangiare e favorisce il dispendio energetico. Al contrario, se la leptina è bassa, aumentano i livelli di grelina, un ormone prodotto dallo stomaco durante il digiuno, che stimola i neuroni NPY/AgRP a produrre peptidi che vanno ad inibire i neuroni MC4R e aumentando quindi la sensazione di fame.